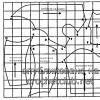
Альтернирующие синдромы (Перекрёстные синдромы). Здоровье, медицина, здоровый образ жизни Тяжелый ушиб ГМ
Окуло-летаргический синдром. Преимущественное поражение оральных отделов ствола (ядер глазодвигательных нервов), гипоталамической области и ретикулярной формации ствола.
Поражение левого ядра спинномозгового тракта.
Сегментарно-диссоциированный тип нарушения чувствительности. Оральные отделы ядра спинального тракта тройничного нерва (варолиев мост) слева.
Альтернирующий синдром Вебера. Поражение мозгового ствола, преимущественно основания среднего мозга (ножки) справа.
Альтернирующий синдром. Поражение мозгового ствола, преимущественно моста справа.
Альтернирующий синдром Мийяра-Гублера. Поражение нижнего отдела моста справа.
Альтернирующий синдром Джексона. Продолговатый мозг справа.
Псевдобульбарный паралич. Двустороннее поражение кортикобульбарных путей (более выраженное справа).
Бульбарный паралич. Преимущественное поражение покрышки мозгового ствола на уровне расположения ядер 12, 9, 10 черепных нервов (продолговатый мозг).
4. Поражение мозжечка
Правое полушарие мозжечка.
5. ПОРАЖЕНИЕ ПОДКОРКОВЫХ УЗЛОВ
Поражение левого зрительного бугра.
Синдром паркинсонизма. Преимущественное поражение паллидарной системы (бледного шара, черной субстанции).
Синдром хореического гиперкинеза. Преимущественное поражение стриарной системы (скорлупы, хвостатого ядра).
6. ПОРАЖЕНИЕ ГИПОТАЛАМО-ГИПОФИЗАРНОЙ ОБЛАСТИ
Гипоталамо-гипофизарный синдром. Преимущественное поражение гипофиза.
Симпатико-адреналовый криз. Преимущественное поражение гипоталамуса (диэнцефальной области).
Синдром Иценко-Кушинга. Поражение гипофизарно-гипоталямической области.
7. ПОРАЖЕНИЕ ВНУТРЕННЕЙ КАПСУЛЫ
Центральный паралич лицевого и подъязычного нервов. Внутренняя капсула справа.
8. ПОРАЖЕНИЕ ДОЛЕЙ, ИЗВИЛИН ГОЛОВНОГО МОЗГА
Преимущественное поражение лобной доли слева.
Поражение левой лобной доли.
Преимущественное поражение лобной доли слева (с явлениями раздражения второй лобной извилины).
Моторная Джексоновская эпилепсия. Поражение правой прецентральной извилины.
Синдром апраксии (моторной, конструктивной). Поражение левой теменной доли, преимущественно надкраевой и угловой извилин.
Нарушения мышечно-суставной, тактильной чувствительности, чувства локализации в левой руке, расстройство “схемы тела”. Поражениеправойтеменной доли, преимущественно верхней теменной дольки и интерпариетальной борозды.
Преимущественное поражение левой височной доли.
9. Задачи-схемы
Квадрантная гемианопсия (выпал левый нижний квадрант).
Левосторонняя гемианопсия с сохранением центрального поля зрения.
Зрительная агнозия.
Астереогнозия, апраксия.
Сенсорная афазия.
Амнестическая, семантическая афазии.
Вкусовая, обонятельная агнозии.
Квадрантная гемианопсия (выпал правый верхний квадрант).
Латеральные пирамидные пути на уровне шейных сегментов.
Передние рога спинного мозга или передние корешки на уровне сегментов С 5 -С 8 справа.
Поражение ядра лицевого нерва слева (мост) и латерального пирамидного пути на том же уровне (альтернирующий паралич)
Очаг поражения справа (ножка мозга, внутренняя капсула, лучистый венец, передняя центральная извилина). Гемиплегия слева.
Множественное поражение периферических нервов (полиневрит).
Передние рога спинного мозга и латеральный пирамидный путь слева на уровне сегментов С 5 -С 7 .
Передние рога спинного мозга или передние корешки спинномозговых нервов на уровне сегментов L 1 -S 1 с обеих сторон.
Латеральный пирамидный путь на уровне сегмента Д 12 слева или верхний отдел правой прецентральной извилины.
Двустороннее поражение латеральных пирамидных путей на уровне сегментов Д 9 -Д 10 или верхние отделы прецентральных извилин.
Передние рога спинного мозга на уровне сегментов С 5 -С 8 и латеральные пирамидные пути на том же уровне с двух сторон.
Внутренняя капсула или таламус, или лучистый венец, или постцентральная извилина. Очаг находится слева.
Множественное поражение периферических нервов конечностей (полиневритический тип расстройства чувствительности).
Задние столбы спинного мозга на уровне сегмента Д 4 (пучки Голля).
Задние рога на уровне сегментов С 5 -Д 10 справа.
Задний столб спинного мозга и латеральный спинно-таламический путь справа на уровне сегментов Д 5 -Д 6 .
Латеральный спинно-таламический путь и пути глубокой чувствительности (медиальная петля) на уровне мозгового ствола (мост), чувствительные ядра тройничного нерва, там же.
Латеральный спинно-таламический путь на уровне сегментов Д 8 -Д 9 слева.
Правое плечевое сплетение.
Корешки спинномозговых нервов на уровне сегментов S 3 -S 5 с обеих сторон:
Латеральные спинно-таламические пути с обеих сторон на уровне сегментов Д 10 -Д 11 и задние канатики спинного мозга на том же уровне.
Латеральный пирамидный путь на уровне сегмента Д 10 справа, спастический парез правой ноги, отсутствие средних и нижних брюшных рефлексов справа.
Передние рога спинного мозга на уровне сегментов L 2 -L 4 с обеих сторон. Периферический паралич нижних конечностей (преимущественно мышц бедер).
Передние корешки спинно-мозговых нервов на уровне сегментов L 4 -S 1 с обеих сторон. Периферический паралич мышц голеней и стоп.
Передние корешки спинномозговых нервов на уровне сегментов С 5 -С 8 справа. Периферический паралич правой руки.
Передние рога спинного мозга на уровне сегментов L 1 -L 2 с обеих сторон. Периферический паралич мышц бедер.
Латеральный пирамидный путь на уровне сегментов L 2 -L 3 . Спастический паралич нижней конечности.
Латеральный пирамидный путь на уровне сегмента Д 5 слева. Спастический парез левой ноги, отсутствие брюшных рефлексов слева.
Передние рога спинного мозга на уровне сегментов С 1 -С 4 слева.
Передние рога спинного мозга и латеральные пирамидные пути с обеих сторон на уровне сегментов С 5 -С 8 . Периферический верхний и центральный нижний парапарез, задержка мочи и кала.
Передние рога спинного мозга, латеральный пирамидный путь справа на уровне сегментов L 1 -L 2 . Периферический парез мышц бедер, центральный парез мышц голени и стопы справа.
Передние рога спинного мозга на уровне сегментов С 5 -С 8 слева. Периферический паралич левой руки.
Передние рога спинного мозга и латеральный пирамидный путь справа на уровне сегментов С 5 -С 8 . Периферический парез правой руки с фибрилляциями, центральный парез правой ноги Периферический паралич мышц шеи, паралич диафрагмы.
Латеральный пирамидный путь слева на уровне сегмента Д 12 . Спастический паралич нижней конечности при сохранении верхних и средних брюшных рефлексов.
Передние корешки спинномозговых нервов на уровне сегментов S 3 -S 5 с обеих сторон. Периферический паралич сфинктеров (недержание мочи и кала). Парезы конечностей отсутствуют.
Латеральный пирамидный путь на уровне сегмента С 5 слева. Левосторонний центральный гемипарез.
Латеральный спинно-таламический путь справа на уровне Д 10 . Проводниковое нарушение болевой и температур ной чувствительности книзу от уровня паховой складки слева
Спинномозговые нервы на уровне сегментов С 5 -С 8 слева, анестезия и вялый паралич или парез левой руки
Синдром Броун-Секара: центральный парез левой ноги и нарушение глубокой чувствительности слева ниже подмышечной области, проводниковые нарушения поверхностной чувствительности справа.
Поперечное поражение спинного мозга на уровне сегмента С 4 . Центральная тетраплегия, анестезия всей поверхности тела; нарушение функций тазовых органов. Возможен парез диафрагмы.
Задние корешки спинномозговых нервов на уровне сегментов S 3 -S 5 с обеих сторон. Анестезия в области наружных половых органов и заднего прохода.
Задние и передние корешки на уровне сегментов L 4 - S 1 слева. Периферический парез левой ноги, нарушение всех видов чувствительности.
Лицевой нерв (центральный паралич слева).
Лицевой нерв (периферический паралич слева).
Глазодвигательный нерв (птоз правого верхнего века).
Глазодвигательный нерв (расходящееся косоглазие, мидриаз).
Тройничный нерв (иннервация лица и головы по сегментам, зоны Зельдера).
Тройничный нерв (периферическая иннервация кожи лица и головы).
Подъязычный нерв (периферический паралич слева).
Отводящий нерв (при отведении взгляда влево левое глазное яблоко не отводится кнаружи).
Фокальный (парциальный) двигательный припадок в правой ноге.
Адверсивный припадок (поворот головы и глаз вправо)
Слуховая галлюцинация (аура).
Сложная зрительная галлюцинация (аура).
Простая зрительная галлюцинация (аура).
Обонятельная, вкусовая галлюцинация (аура).
Моторная афазия (центр Брока).
Голова и глаза повернуты влево (парез взора), аграфия.
Центральный паралич правой ноги.
Стволовой инсульт относят к числу наиболее тяжелых форм поражения головного мозга на фоне острого нарушения кровотока. Это неслучайно, ведь именно в стволе сконцентрированы главные нервные центры жизнеобеспечения.
Среди пациентов с инсультом ствола мозга преобладают пожилые лица, имеющие соответствующие предпосылки к нарушению кровотока – гипертонию, атеросклероз, патологию свертываемости крови, сердца, предрасполагающую к тромбоэмболии.
Ствол мозга – важнейшая область, служащая связующим звеном между центральной нервной системой, спинным мозгом и внутренними органами. Он контролирует работу сердца, дыхательной системы, поддержание температуры тела, двигательную активность, регулирует тонус мышц, вегетативные реакции, равновесие, половую функцию, участвует в работе органов зрения и слуха, обеспечивает жевание, глотание, содержит волокна вкусовых рецепторов. Сложно назвать функцию нашего тела, которая обошлась бы без участия ствола мозга.

строение ствола мозга
Стволовые структуры являются самыми древними и включают варолиев мост, продолговатый и средний мозг, иногда к ним относят также . В этой части мозга расположены ядра черепных нервов, проходят проводящие двигательные и чувствительные нервные пути. Этот отдел расположен под полушариями, доступ к нему крайне затруднителен, а при отеке ствола быстро наступает его смещение и сдавление, которые фатальны для больного.
Причины и разновидности стволовых инсультов
Причины стволового инсульта не отличаются от таковых при других локализациях нарушений кровотока в центральной нервной системе:
- , которая вызывает необратимые изменения артерий и артериол мозга, стенки сосудов становятся ломкими и рано или поздно может произойти их разрыв с кровоизлиянием;
- , наблюдающийся у абсолютного большинства пожилых людей, приводит к появлению в артериях, питающих мозг, результат – разрыв бляшки, тромбоз, закупорка сосуда и некроз мозгового вещества;
- и – служат причиной инсультов у пациентов молодого возраста без сопутствующей патологии или в сочетании с ней.
В немалой степени развитию инсульта ствола способствует и другие обменные нарушения, ревматизм, пороки клапанов сердца, нарушения свертываемости крови, в том числе, при приеме кроверазжижающих препаратов, назначаемых обычно кардиологическим больным.
В зависимости от вида повреждения, инсульт ствола головного мозга бывает ишемическим и геморрагическим. В первом случае образуется очаг некроза (инфаркт), во втором – происходит излитие крови в ткань мозга при разрыве кровеносного сосуда. Ишемический инсульт протекает более благоприятно, а при геморрагическом быстро нарастает отек и внутричерепная гипертензия, поэтому смертность значительно более высока в случае гематом.

Видео: базовое о видах инсульта – ишемическом и геморрагическом
Проявления повреждений ствола мозга
Стволовой инсульт сопровождается повреждением проводящих путей, ядер черепных нервов, поэтому сопровождается богатой симптоматикой и тяжелыми нарушениями со стороны внутренних органов. недуга проявляются остро, начинаясь с интенсивной боли в затылочной области, нарушения сознания, параличей, головокружения, тахикардии или брадикардии, резких колебаний температуры тела.
Общемозговая симптоматика связана с повышением внутричерепного давления, она включает тошноту и рвоту, головную боль, нарушение сознания вплоть до коматозного состояния. Затем присоединяются симптомы поражения ядер черепных нервов, очаговая неврологическая симптоматика .

Ишемический стволовой инсульт проявляется разнообразными альтернирующими синдромами и признаками вовлечения ядер черепных нервов той стороны, где произошел некроз. При этом могут наблюдаться:
- Парез и паралич мышц со стороны пораженной части ствола;
- Отклонение языка в сторону поражения;
- Паралич противоположной очагу части тела с сохранением работы лицевых мышц;
- Нистагм, нарушение равновесия;
- Паралич мягкого неба с затруднением дыхания, глотания;
- Опущение века на стороне инсульта;
- Паралич лицевых мышц на стороне поражения и гемиплегия противоположной половины тела.
Это лишь малая часть синдромов, сопровождающих стволовой инфаркт. При небольших размерах очага (до полутора сантиметров) возможны изолированные нарушения чувствительности, движений, центральный паралич с патологией равновесия, нарушения работы кисти (дизартрия), изолированное нарушение работы мышц лица и языка с расстройством речи.
При геморрагическом стволовом инсульте симптоматика нарастает стремительно , помимо двигательных и чувствительных расстройств ярко проявляется внутричерепная гипертензия, нарушается сознание, высока вероятность комы.
Признаками кровоизлияния в ствол могут быть:
- Гемиплегии и гемипарезы – параличи мышц тела;
- Нарушения зрения, парез взора;
- Расстройство речи;
- Снижение или отсутствие чувствительности с противоположной стороны;
- Угнетение сознания, кома;
- Тошнота, головокружение;
- Повышение температуры тела;
- Нарушение дыхания, ритма сердечных сокращений.
Инсульт обычно происходит внезапно, свидетелями могут стать близкие, коллеги или прохожие на улице . Если родственник страдает гипертонией или атеросклерозом, то ряд симптомов должны насторожить близких. Так, внезапное затруднение и бессвязность речи, слабость, головная боль, невозможность движений, потливость, скачки температуры тела, сердцебиение должны стать поводом к незамедлительному вызову бригады скорой помощи. От того, как быстро сориентируются окружающие, может зависеть жизнь человека, и если больной попадет в стационар в первые несколько часов, шансы на спасение жизни будут намного больше.
Иногда небольшие очаги некрозов в стволе мозга, особенно, связанные с , протекают без резкого изменения состояния. Постепенно нарастают слабость, появляется головокружение, походка становится неуверенной, у больного двоится в глазах, снижается слух и зрение, затрудняется прием пищи в связи с поперхиванием. Это симптомы также нельзя игнорировать.
Стволовой инсульт считается тяжелейшей патологией, поэтому и последствия у него весьма серьезны. Если в острый период удастся сохранить жизнь и стабилизировать состояние больного, вывести его из комы, нормализовать давление и дыхание, то на стадии реабилитации возникают значительные препятствия.
После стволового инсульта обычно необратимы парезы и параличи, пациент не может ходить и даже сидеть, нарушается речь, глотание. Возникают трудности с приемом пищи, и больному необходимо либо парентеральное питание, либо специальная диета с жидкой и протертой пищей.
Контакт с больным, перенесшим стволовой инсульт, затруднен по причине нарушения речи, при этом интеллект и осознание происходящего могут быть сохранены. Если есть шанс хотя бы частично восстановить речь, то на помощь придет специалист афазиолог, знающий методики и специальные упражнения.
После инфаркта или гематомы в стволе мозга больные остаются инвалидами, требующими постоянного участия и помощи в приеме пищи, проведении гигиенических процедур. Бремя ухода ложится на плечи родственников, которые должны быть осведомлены о правилах кормления и обращения с тяжелобольным.
Осложнения при стволовом инсульте нередки и могут стать причиной смерти. Самой частой причиной летального исхода считается отек ствола мозга с его ущемлением под твердой оболочкой мозга или в затылочном отверстии, возможны некорригируемые нарушения работы сердца и дыхания, .
В более позднем периоде возникают инфекции мочевых путей, пневмонии, тромбозы вен ног, пролежни, чему способствует не только неврологический дефицит, но и вынужденное лежачее положение больного. Не исключен сепсис, инфаркт миокарда, кровотечения в желудке или кишечнике. Пациенты с более легкими формами стволового инсульта, пытающиеся передвигаться, подвержены высокому риску падений и переломов, которые также могут стать фатальными.
Родственники больных с инсультом ствола мозга уже в остром периоде хотят знать, каковы шансы на излечение. К сожалению, в ряде случаев врачи не могут их обнадежить хоть как-то, поскольку при этой локализации поражения речь идет о спасении жизни в первую очередь, а если удастся стабилизировать состояние, то подавляющее большинство больных остаются глубокими инвалидами.
Невозможность скорригировать артериальное давление, высокая, не сбивающаяся температура тела, коматозное состояние служат неблагоприятными прогностическими признаками, при которых высока вероятность гибели в течение первых дней и недель после начала заболевания.
Лечение стволового инсульта

Стволовой инсульт – это тяжелое, угрожающее жизни состояние, которое требует незамедлительных лечебных мероприятий, от того, насколько быстро будет начато лечение, во многом зависит прогноз заболевания. Все без исключения пациенты должны быть госпитализированы в специализированные отделения, хотя в некоторых регионах эта цифра ужасающе мала – около 30% больных вовремя попадают в стационар.
Оптимальным сроком начала лечение считаются первые 3-6 часов от начала заболевания, в то время как даже в крупных городах с высокой доступностью медицинской помощи нередко к лечению приступают спустя 10 и более часов. проводится единичным пациентам, а круглосуточное проведение КТ и МРТ – скорее, фантастика, чем реальность. В связи с этим прогнозные показатели продолжают оставаться неутешительными.
Первую неделю больной со стволовым инсультом должен провести в отделении интенсивной терапии под постоянным контролем специалистов. Когда острейший период завершится, возможен перевод в палату ранней реабилитации.
Характер терапии имеет особенности при ишемическом или геморрагическом типе поражения, но есть некоторые общие закономерности и подходы. Базисное лечение направлено на поддержание артериального давления, температуры тела, функции легких и сердца, констант крови.
Для поддержания работы легких необходимы:
- Санация верхних дыхательных путей, интубация трахеи, искусственная вентиляция легких;
- Оксигенотерапия при низкой сатурации.
Необходимость интубации трахеи при стволовом инсульте связана с нарушением глотания и кашлевого рефлекса, что создает предпосылки для попадания содержимого желудка в легкие (аспирация). Кислород крови контролируется посредством , а насыщенность ее кислородом (сатурация) не должна быть ниже 95%.
При поражении ствола мозга высок риск нарушений со стороны сердечно-сосудистой системы, поэтому необходимы:
- Контроль артериального давления – ;
- Мониторинг ЭКГ.
Даже тем пациентам, которые не страдали артериальной гипертензией, показаны гипотензивные средства в целях профилактики повторного инсульта. Кроме того, при превышении давлением цифры 180 мм рт. ст., риск усугубления нарушений мозга возрастает почти наполовину, а плохого прогноза – на четверть, поэтому так важно постоянно контролировать давление.
Если до поражения мозга давление было высоким, то оптимальным считается поддержание его на уровне 180/100 мм рт. ст., для людей с исходным нормальным давлением – 160/90 мм рт. ст. Такие относительно высокие цифры связаны с тем, что при понижении давления до нормы снижается и степень кровоснабжения мозга, что может усугубить негативные последствия ишемии.

Для коррекции артериального давления используют лабеталол, каптоприл, эналаприл, дибазол, клофелин, нитропруссид натрия . В остром периоде эти препараты вводятся внутривенно под контролем уровня давления, позже возможен пероральный прием.
Часть пациентов, наоборот, страдают гипотонией, которая очень пагубна для пораженной части мозга, ведь усиливается гипоксия и повреждение нейронов. Для коррекции этого состояния проводят инфузионную терапию растворами (реополиглюкин, натрия хлорид, альбумин ) и применяют вазопрессорные средства (норадреналин, допамин, мезатон ).
Обязательным считается контроль биохимических констант крови. Так, при снижении уровня сахара вводится глюкоза, при повышении более 10 ммоль/л – инсулин. В отделении интенсивной терапии постоянно измеряется уровень натрия, осмолярность крови, учитывается количество выделяемой мочи. Инфузионная терапия показана при снижении объема циркулирующей крови, но в то же время допускается некоторое превышение диуреза над количеством вливаемых растворов в качестве меры профилактики отека мозга.
Практически все больные стволовыми инсультами имеют повышенную температуру тела, ведь в пораженном отделе мозга находится центр терморегуляции. Снижать температуру следует начиная с 37,5 градусов, для чего используют парацетамол, ибупрофен, напроксен . Хороший эффект получают также при введении в вену сульфата магния .
Важнейшим этапом лечения инсульта ствола мозга является профилактика и борьба с отеком мозга, который может привести к смещению срединных структур и вклинению их в затылочное отверстие, под намет мозжечка, а это осложнение сопровождается высокой летальностью. Для борьбы с отеком мозга применяют:
- Осмотические – глицерин, маннитол;
- Введение раствора альбумина;
- Гипервентиляцию при проведении ИВЛ;
- Миорелаксанты и седативные средства (панкурониум, диазепам, пропофол);
- Если перечисленные выше меры не приносят результата – показана барбитуратная кома, церебральная гипотермия.
В очень тяжелых случаях, когда не удается стабилизировать , применяют одновременно миорелаксанты, седативные препараты и налаживают искусственную вентиляцию легких. Если и это не помогает – проводят хирургическое вмешательство – гемикраниотомию, направленную на декомпрессию мозга. Иногда дренируют желудочки мозга – при гидроцефалии с нарастанием давления в полости черепа.
Симптоматическая терапия включает:
- Противосудорожные средства (диазепам, вальпроевая кислота);
- Церукал, мотилиум при сильной тошноте, рвоте;
- Седативные средства – реланиум, галоперидол, магнезия, фентанил.
Специфическая терапия при ишемическом инсульте заключается в проведении тромболизиса, введении и для восстановления кровотока по тромбированному сосуду. Внутривенный тромболизис должен быть проведен в первые три часа с момента закупорки сосуда, используют альтеплазу.
Антиагрегантная терапия состоит в назначении аспирина, в части случаев показано применение антикоагулянтов (гепарин, фраксипарин, варфарин). Для уменьшения вязкости крови возможно использовать реополиглюкин.
Все перечисленные способы специфической терапии имеют строгие показания и противопоказания, поэтому целесообразность их применения у конкретного пациента решается индивидуально.
Нужна для восстановления поврежденных структур мозга. Для этого используют глицин, пирацетам, энцефабол, церебролизин, эмоксипин и другие.
Специфическое лечение геморрагических инсультов состоит в применении нейропротекторов (милдронат, эмоксипин, семакс, нимодипин, актовегин, пирацетам). Хирургическое удаление гематомы затруднительно ввиду глубинного расположения, при этом преимуществами обладают стереотактическое и эндоскопическое вмешательство, минимизирующие операционную травму.
Прогноз при инсульте ствола мозга очень серьезный, летальность при инфарктах достигает 25%, при кровоизлияниях к концу первого месяца погибает более половины пациентов. Среди причин смерти главное место принадлежит отеку мозга со смещением стволовых структур и их ущемлением в затылочном отверстии, под твердой мозговой оболочкой. Если удастся сохранить жизнь и стабилизировать состояние больного, то после стволового инсульта он, скорее всего, останется инвалидом ввиду повреждения жизненно важных структур, нервных центров и проводящих путей.
Поражение этих путей в головном мозге чаще всего вызывает гемисиндром. Под этим термином подразумевается комплекс симптомов, подтвержденных результатами объективного обследования, которые локализуются в одной половине тела, что и позволяет сделать вывод о повреждении соответствующего полушария большого мозга. В других случаях наблюдается перекрестный симптомокомплекс, при котором отдельные признаки повреждения выявляются на противоположной половине тела, что позволяет сделать вывод о патологии ствола мозга.
При обнаружении гемисиндрома лишь с определенной долей условности можно говорить о повреждении головного мозга. Так, если поражена только одна система, например двигательная, о локализации поражения в головном мозге можно уверенно судить только в том случае, если в процесс вовлечены мышцы лица. Кроме того, гемисиндром, вызванный повреждением головного мозга с изолированным нарушением двигательной функции, представляет собой большую редкость.
Там, где двигательные волокна , идущие к мышцам лица, руки и ноги, располагаются настолько близко друг другу, чтобы попасть в один-единственный очаг (внутренняя капсула, ножки мозга, варолиев мост), в близком соседстве с ними проходят чувствительные волокна и другие структуры нервной системы, которые при этом, как правило, бывают вовлечены в тот же патологический процесс. Там же, где двигательные пути занимают топографически достаточно большой объем (в полуовальном центре и коре), для возникновения гемисиндрома область повреждения должна быть достаточно большой, так что при этом опять-таки следует ожидать появления и других дополнительных симптомов. Решающим аргументом в пользу центрального поражения пирамидных путей служит в том числе повышение рефлексов или выявление пирамидных знаков, прежде всего положительного рефлекса Бабинского.
Именно потому, что в связи с нейроанатомическими особенностями чисто двигательный церебральный гемисиндром представляет собой большую редкость, при недостаточной уверенности в наличии поражения мышц лица следует проводить интенсивный поиск особенностей двигательных нарушений или других симптомов и признаков, подтверждающих повреждение головного мозга.
При повреждении определенных областей коры больших полушарий наблюдаются, с одной стороны, признаки очагового поражения и, возможно, общего психоорганического синдрома, описанного в главе «Нейропсихические нарушения». При этом определяются симптомы, характерные для поражения строго определенного участка коры.
Достаточно большая, расположенная кпереди от центральной извилины , лобная доля охватывает области мозга, осуществляющие некоторые функции, поражение которых вызывает определенные клинические синдромы.
При патологических процессах в прецентральной области поражаются участки, в которых располагаются пирамидные клетки и, соответственно, возникают определенные двигательные нарушения
При этом развиваются частичные, локализованные параличи. Они тем более ограничены, чем более поверхностно располагается патологический очаг, и могут представлять собой, например, поражение лицевого нерва, парез мышц голени или даже отдельных пальцев. Эти параличи могут носить настолько ограниченный характер, что бывает трудно отличить, к примеру, центральный парез большого пальца ноги от поражения малоберцового нерва. Тем более что при изолированном повреждении прецентральной области не происходит спастического повышения тонуса, а развивается вялый парез.
При поражениях лобного коркового центра взора в области ножки второй лобной извилины взгляд вначале бывает направлен в сторону очага.
При определенных условиях могут наблюдаться признаки раздражения в виде парциальных моторных эпилептических припадков.
Если затронута передняя поверхность лобной доли , наблюдается ряд неврологических особенностей двигательного поведения. Однако эти феномены церебральной расторможенности не являются специфичными для очага определенной локализации, а могут обнаруживаться при любом поражении головного мозга, сопровождающемся снижением уровня бодрствования и угнетением сознания:
На ранних стадиях патологического процесса возникают хватательные ротовые и кистевые автоматизмы. Рот при прикосновении плотно закрывается, губы и подбородок при прикосновении или уже при приближении предмета ко рту вытягиваются в сторону раздражителя. Вложенный в руку предмет пациент непроизвольно начинает ощупывать, кисть руки следует за ним, как за магнитом, или происходит рефлекторное сжатие кисти в кулак. Эти явления бывают обычно двусторонними, но на стороне очага они выражены в большей степени.
Если происходит перерыв лобно-мосто-мозжеч-ковых путей, то развивается атаксия, особенно в ноге. Координация движений на противоположной очагу стороне, особенно во время ходьбы, нарушена, наблюдаются перекрещивание ног, тенденция к чрезмерному отведению или приведению, вплоть до абазии (лобная атаксия).
Наряду с пассивным изменением положения частей тела для пациентов характерно пассивное сопротивление, «противостояние», напоминающее ва в чем-либо постепенно уменьшаются. При этом развивается инстинктивное поведение.
При поражении pars opercularis третьей лобной извилины, поля 44, в котором располагается речевой центр Брока, развивается моторная афазия.
При поражении задних отделов лобной доли , зрительных зон головного мозга, особенно при двусторонних процессах, на первый план выходит нарушение аффекта и дифференцированной регуляции, обусловливающей социальное поведение. Это вызывает прогрессирующее снижение интеллекта и высвобождение примитивного, инстинктивного образа поведения, стремление к дурачеству, плоским шуткам («мориа»), моральный распад, вплоть до деменции с аффективными расстройствами.
Среди этиологических причин поражения лобных долей мозга
следует упомянуть прежде всего:
опухоли (менингеома с медленно прогрессирующими, локальными симптомами, такими как парциальные эпилептические припадки; психопатологические нарушения, длительно сохраняющиеся моторные припадки; быстро прогрессирующая глиома, которая часто бывает двусторонней, распространяясь через среднюю линию в форме бабочки);
травма, особенно при воздействии внешней силы со стороны лба или затылка, с переломами костей черепа (анамнез, аносмия, возможна ликворная фистула);
атрофические мозговые процессы (особенно болезнь Пика) и прогрессирующий паралич.
Альтернирующие синдромы при поражении ср. мозга: Синд-м Вебера – поражение в области ядер или волокон III ЧН: поражение III ЧН на стороне очага, контрлатерального – центральная гемиплегия, центральный паралич мышц лица и языка (вовлечение кортико-нуклеарных путей к ядрам 7 и 12 ЧН). С-м Бенедикта (очаг находится более дорсально, с вовлечением черного в-ва и красного ядра, при сохранности пирамид пути): на стороне очага – периферический паралич глазодвигательных мышц, на противоположной стороне – интенционный гемитремор. Синдром Клода – сочетание периферического паралича глазодвигательных мышц (ядро III ЧН) с нарушение координации, гемигиперкинезом, мышечной гипотонией на противоположной стороне (верхняя ножка мозжечка). С-м Нотнагеля – при обширных поражениях среднего мозга с вовлечение ядер глазодвигательных ЧН, верхних ножек мозжечка, латеральной петли, пирамидного и корково–ядерного пути. На стороне поражения - атаксия, периферический парез глазодвигательных мышц, мидриаз, нарушение слуха, гемипарез с центральным парезом мышц, иннервируемых 7 и 12 нервами. Альтернирующие синдромы при поражении моста . С-м Мийяра-Гюблера (поражение ядра или волокон VII нерва и пирамидного пути): периферический паралич мимической мускулатуры на стороне поражения и центральная гемиплегия на противоположной стороне. С-м Фовилля (более обширное поражение с вовлечением в патологический процесс ядра или волокон VI нерва): симптомокомплекс Мийяра-Гюблера и паралич отводящей мышцы глаза (сходящееся косоглазие, диплопия, недоведение гл. яблока кнаружи). С-м Бриссо-Сикара - спазм мимической мускулатуры на стороне поражения (раздражение ядра лиц нерва), контралатеральный спастический гемипарез (поражение пирамидного пути). С-м Раймона-Сестана - сочетанное поражение заднего продольного пучка и мостового центра взора, средней ножки мозжечка, медиальной петли и пирамидного пути - парез взора в сторону очага поражения, атаксия, хореоатетоидный гиперкинез, контралатеральный спастический гемипарез и гемианестезия. С-ом Грене (поражение ядра поверхностной чувств-ти V нерва и спиноталамического пути): выпадение поверхностной чувств-ти (болевой и температурной) на лице по сегментарному типу на стороне очага, контралатеральное выпадение поверхностной чувств-ти по проводниковому типу на туловище и конечностях. Альтерующие синдромы при поражении продолговатого мозга. Син-м Джексона - поражение на уровне ядра подъязычного нерва: на стороне очага -периферический паралич мышц языка, контралатеральная центральная гемиплегия. С-м Авеллиса - сочетанное поражение nucl. ambiguus или связанных с ним волокон IX, X нервов и пирамид пути: на стороне поражения - парез мягкого неба и голосовых связок с нарушением глотания, фонации, речи, контралатеральный спастический гемипарез. С-ом Шмидта - сочетанное поражение двигательных ядер или волокон IX, X, XI нервов и пирамид пути: на стороне очага парез голосовых связок мягкого неба, трапециеввидной и грудино-ключично-сосцевидной мышц, контралатеральный спастический гемипарез. С-м Валленберга-Захарченко: на стороне поражения - симптомы вовлечения в процесс nucl. ambiguus (паралич мягкого неба и голосовых связок), нисходящих симпатических волокон к гладким мышцам глаза (синдром Бернара-Горнера ), веревчатого тела (вестибулярно-мозжечковые растройства), nucl. spinalis (расстр-во чувств-ти на лице), на противоположной стороне - выпадение болевой и температурной чувств-ти (поражение волокон спиноталамического пути). Наблюдается при нарушении кровообращения в бассейне задней нижней мозжечковой артерии. С-м Тапиа – сочетанное поражение ядер или волокон XI, XII нервов и пирам пути: на стороне очага - паралич трапециевидной, грудино-ключично-сосцевидной мышц и 1/2 языка, контралатеральный спастический гемипарез. С-м Волештейна – сочетанное поражение орального отдела nucl. ambiguus и спиноталамического пути: на стороне очага парез голос связки, контралатеральная гемианестезия поверхностной чувств-ти. Синдром Глика (поражение нескольких отделов ствола) – сочетанное поражение II, V, VII, X нервов и пирамидного пути; на стороне очага парез мимической мускулатуры со спазмом, боль в супраорбитальной обл-ти, ↓ зрения и затруднение глотания, контралатеальный спастический гемипарез.
Как следствие уникального анатомического строения ствола мозга, одностороннее его поражение часто вызывает перекрестные (альтернирующие) синдромы, при которых ипсилатеральная дисфункция одного или нескольких черепных нервов сопровождается гемиплегией и/или гемигипестезией на противоположной стороне. Точная топическая дисагностика поражений ствола мозга основывается, с одной стороны, на признаках дисфункции длинных проводящих путей (например, кортикоспинального и спиноталамического путей), которые позволяют локализовать поражение в продольной (сагиттальной) плоскости, а с другой стороны, на признаках дисфункции черепных нервов, что позволяет локализовать поражение в поперечной (аксиальной) плоскости. Локализацию поражений ствола мозга можно упростить, просуммировав неврологические симптомы, наблюдаемые у пациента, и ответив на следующие вопросы: является ли поражение односторонним или двусторонним? На каком уровне находится поражение? Если поражение одностороннее, является ли оно медиальным или латеральным?
КЛЮЧЕВЫЕ ФАКТЫ: ОСНОВНЫЕ ФУНКЦИИ ЧЕРЕПНЫХ НЕРВОВ
- Обеспечивают моторные функции и общую чувствительность
- Обеспечивают особые виды чувствительности: , слух, обоняние и вкус
- Обеспечивают парасимпатическую иннервацию внутренних органов
8. Перечислите основные субъективные и объективные симптомы поражений ствола.
Субъективные симптомы
- Двоение
- Расстройства координации
- Нарушения ходьбы
- Онемение лица
- Осиплость голоса
- Нарушения глотания и речи Объективные симптомы
Объективные симптомы
- Дисфункция нескольких черепных нервов
- Потеря способности к осуществлению движения одной мышцей или системой мышц вследствие повреждения их нервной регуляции." data-tipmaxwidth="500" data-tiptheme="tipthemeflatdarklight" data-tipdelayclose="1000" data-tipeventout="mouseout" data-tipmouseleave="false" class="jqeasytooltip jqeasytooltip4" id="jqeasytooltip4" title="Паралич">Паралич взора
- Нистагм
- Симпатическая дисфункция (синдром Горнера)
- Снижение слуха
- Девиация или атрофия языка
- Парез, [рэ] -а; м. Ослабление произвольных движений, сопровождающееся снижением силы мышц вследствие нарушения иннервации; напр., при поражении лицевого нерва возникает парез мышц лица, иннервируемых им." data-tipmaxwidth="500" data-tiptheme="tipthemeflatdarklight" data-tipdelayclose="1000" data-tipeventout="mouseout" data-tipmouseleave="false" class="jqeasytooltip jqeasytooltip15" id="jqeasytooltip15" title="Парез">Парез лицевой мускулатуры или нарушения чувствительности в области лица в сочетании с моторными или сенсорными нарушениями на противоположной стороне тела (альтернирующие синдромы)
- Ипсилатеральные гемипарез и атаксия
- Угнетение сознания и Кома, -ы; ж. Угрожающее жизни состояние, вызванное нарушением функций ствола головного мозга; характеризуется полной утратой сознания человека, исчезновением мышечных рефлексов, нарушением кровообращения, дыхания и обмена в-в; глубокая К. сопровождается отсутствием даже примитивных ответных реакций (напр, на боль) и относится к терминальным состояниям" data-tipmaxwidth="500" data-tiptheme="tipthemeflatdarklight" data-tipdelayclose="1000" data-tipeventout="mouseout" data-tipmouseleave="false" class="jqeasytooltip jqeasytooltip12" id="jqeasytooltip12" title="Кома">кома (при тяжелых двусторонних поражениях ствола)
9. Как локализовать изолированное нарушение функции черепного нерва?
Изолированное нарушение функции черепного нерва, особенно VI и VII, чаше всего возникает вследствие периферического, а не стволового поражения.
10. Чем отличаются проявления интрааксиальных и экстрааксиальных поражений?
Поражение, которое первично затрагивает вещество ствола мозга, называется интрааксиальным, или интрамедуллярным. Обычно оно проявляется симптомами поражения длинных проводников и черепного нерва, которые возникают одновременно. Поражение за пределами продолговатого мозга называется экстрааксиальным.
Вначале развиваются сдавление и нарушение функции отдельных черепных нервов, позднее, по мере роста образования, могут быть затронуты расположеные по соседству структуры ствола, что приводит к появлению признаков поражения длинных проводников.
11. Какие заболевания могут вызывать поражение ствола мозга?
Интрааксиальные поражения:
- опухоли
- ишемия/инфаркт
- сосудистая мальформация
- демиелинизирующее заболевание
- воспалительный очаг Экстрааксиальные поражения:
- невринома слухового нерва
- менннгиома
- хордома
- аневризмы
- эпидермоид
- арахноидальная киста
12. Какое нейровизуализирующее исследование является методом выбора при поражениях ствола?
Магнитно-резонансная томография (МРТ) является методом выбора при подозрении на поражение ствола. МРТ-высокочувствительный неинвазивный метод получения изображений задней черепной ямки, которые лишены артефактов, связанных с костями основания черепа. Контрастное усиление гадолинием может быть полезным для оценки сохранности гематоэнцефалического барьера. МР-ангиография может помочь в исследовании основных артерий вертебрально-базилярной системы при инфаркте ствола мозга.
Читайте также...
- Стильные свадебные прически с накладными волосами – обзор и мастер-класс
- Советы о том, как правильно выбрать тени для карих глаз, в зависимости от оттенка глаз, волос, кожи Красные тени для карих глаз
- Окрашивание омбре на средние волосы (50 фото) — Стильные образы Омбре на волосы одной длины
- Как сделать петуха из бумаги